Soins palliatifs

Une expertise pluridisciplinaire
Les services de soins palliatifs ont pour vocation d’accueillir des patients atteints d’une maladie grave évolutive dont le pronostic vital peut être engagé à court, moyen voire long terme ainsi que leurs proches.
A l’hôpital Cognacq-Jay, les personnes concernées doivent être majeures et peuvent être admises au sein de l’unité de soins palliatifs (USP) qui regroupe 36 lits d’hospitalisation complète ou au sein d’un hôpital de jour (HDJ) de4 places, selon leur besoin.
Les patients peuvent avoir recours à une hospitalisation en USP pour :
Le traitement de symptômes incontrôlés physiques (douleurs, troubles respiratoires ou digestifs…) ou psychologiques (anxiété, agitation, demande de mort...) à domicile ou dans un service référent.
Un séjour de répit de famille ou d’équipe avec possibilité de réévaluation des aides à domicile et réorganisation de celui-ci (HAD, SSIAD, DAC etc…).
Des fins de vie complexes avec besoin d’une expertise d’une équipe palliative
Une écoute attentionnée du patient et de son entourage
Les soignants du service de soins palliatifs de l’Hôpital Cognacq-Jay sont particulièrement attentifs à la qualité de l’accueil de la personne malade, à son respect, à son écoute et à celle de ses proches. Ceux-ci sont soutenus dans cette étape de vie.
Réduire l’inconfort physique et moral
Le service vise à préserver la meilleure qualité de vie possible des personnes atteintes d’une maladie grave, lorsque la situation ne justifie plus la poursuite du traitement curatif ou spécifique.
L’équipe pluridisciplinaire met l’accent sur le soulagement des douleurs tant physiques que psychologiques pour accompagner la vie jusqu’au bout.
Projet de soins
Ainsi, il n’y a pas de transfusion dans l’USP et il n’y a pas de transfert en réanimation en cas d’aggravation.
Lors des séjours de répit, l’équipe organise le retour au domicile ou le transfert vers un autre établissement de santé.
Lors de séjours d’accompagnement à la fin de vie, l’équipe prend en charge le patient et ses proches jusqu’aux obsèques.
Les patients qui sont transférés en unité de soins palliatifs ont en principe reçu l’information que les traitements spécifiques sont arrêtés et que les traitements poursuivis sont ceux qui permettent de conserver au maximum la meilleure qualité de vie possible étant donné la situation clinique. La réflexion de l’équipe dans cet accompagnement se fait en concertation avec le patient et son entourage, en respectant deux principes : ne pas faire d’obstination déraisonnable, ne pas abandonner.
Il n’y a pas de transfusion dans l’USP et il n’y a pas de transfert en réanimation en cas d’aggravation.
- L’unité de soins palliatifs (USP) est un service d’hospitalisation accueillant les patients pour des séjours de répit d’une à deux semaines ou les accompagnant à la fin de vie.
- Au-delà des prises en charge médicales et paramédicales, différents soins de support sont pratiqués :
- la prise en charge et le traitement de la douleur ;
- la prise en charge des effets secondaires des traitements ;
- la prise en charge kinésithérapique ;
- un soutien psychologique ;
- un suivi social ;
- de l’art-thérapie ;
- de la socio-esthétique ;
- des soins de pédicurie ;
- l’intervention de bénévoles de l’association JALMALV.
- Lors des séjours de répit, l’équipe organise le retour au domicile ou le transfert vers un autre établissement de santé.
- Lors de séjours d’accompagnement à la fin de vie, l’équipe prend en charge le patient et ses proches jusqu’aux obsèques.
- Les patients qui sont transférés en unité de soins palliatifs ont en principe reçu l’information que les traitements spécifiques sont arrêtés et que les traitements poursuivis sont ceux qui permettent de conserver au maximum la meilleure qualité de vie possible étant donné la situation clinique. La réflexion de l’équipe dans cet accompagnement se fait en concertation avec le patient et son entourage, en respectant deux principes : ne pas s’acharner et ne pas abandonner.
Vos contacts
L'équipe pluridisciplinaire
Dr Terence Landrin
Autres médecins :
Dr Beatrice Cluzel
Dr Jean Derot
Dr Françoise Guilmin
Dr Myriam Pröpper-Barret
Dr Miren Urtizberea
Dr Lorraine Waechter
Coordination des soins :
Bénédicte Poussielgue, Cadre de service
L’équipe comprend également des infirmières coordinatrices, des infirmiers, des aides-soignants, des psychologues, un masseur-kinésithérapeute, des agents de chambre mortuaire, des agents de services hospitaliers. Elle intègre aussi des intervenants extérieurs de soins de support (art-thérapeute, socio-esthéticienne, guitariste, pédicure-podologue, bénévoles laïques et catholiques).
Un accompagnement global
Soins de support
Les soins de support sont bénéfiques pour le patient. Par des approches très variées, ils tentent de remettre de l’humain, de la beauté, de l’harmonie chez la personne malade, là où la maladie a abîmé, disloqué, fatigué le corps et le psychique.
Selon la situation clinique et les souhaits du patient, un accompagnement plus ciblé peut-être réalisé sur demande, en chambre.
Ainsi, l’assistante sociale intervient à la demande du patient, de sa famille ou de l’équipe pour des démarches administratives et sociales variées : accès aux droits (mutuelle, retraite, CAF, indemnités journalières), organisation de retours à domicile, aide aux démarches post-décès, etc.
La socio-esthéticienne intervient auprès des patients en chambre et peut apporter lors de cette parenthèse-beauté un apaisement.
L'art-thérapeute réalise un accompagnement personnalisé dont l’un des objectifs, en plus du plaisir de mettre en œuvre plusieurs techniques artistiques, est de retrouver un lien avec l'estime de soi, qui peut être mise à mal alors que la vie est si fragile.
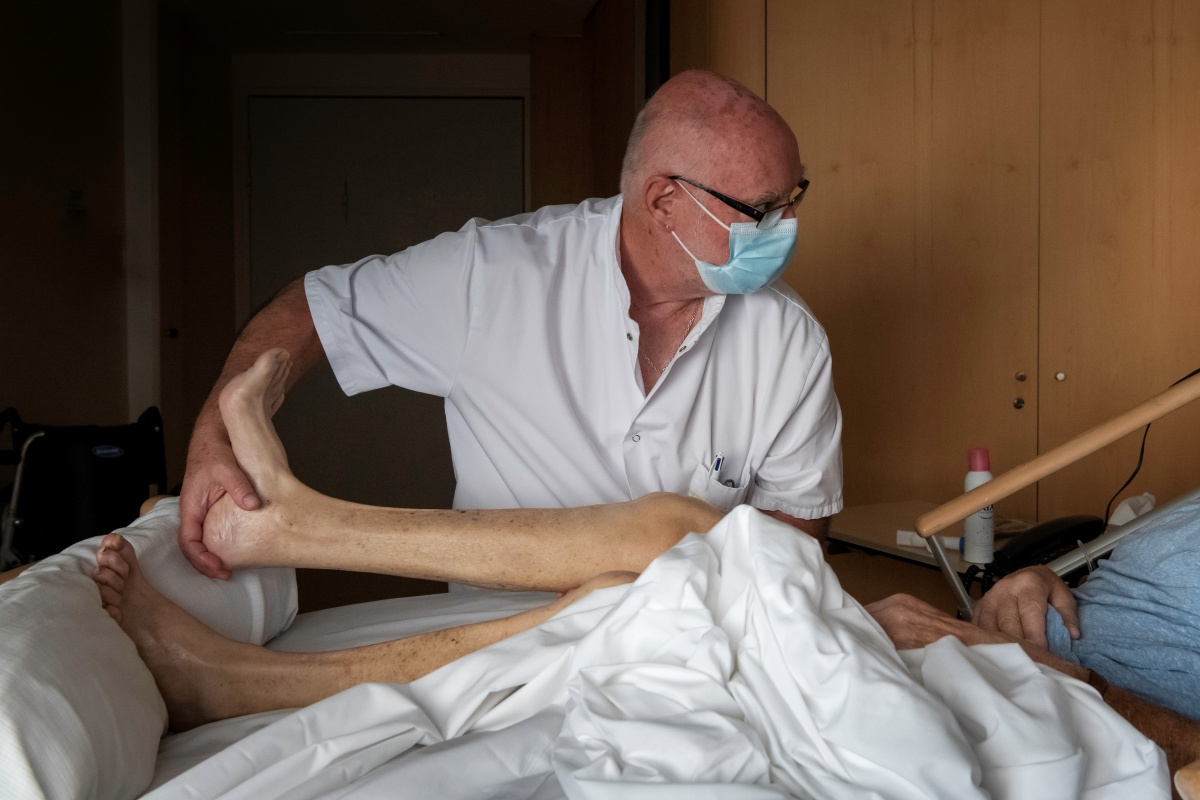
Les kinésithérapeutes participent au bien-être physique par toutes leurs propositions (installation au lit, exercices et massages au lit pour éviter les rétractations et les attitudes inadaptées, maintien de l'autonomie pour les transferts ou pour quelques pas), tout ceci en adéquation quotidienne avec l'état du patient.
Les psychologues interviennent auprès des patients et des familles à leur demande, apportant un soutien en cette période de vie très particulière, empreinte d’interrogations, de relectures de vie, voire de deuils successifs.
Les bénévoles laïcs d’accompagnement interviennent dans l'unité pour avoir un abord non médical, non professionnel.
Prise en charge globale du patient et de sa famille
De l’accueil dans une chambre spacieuse, lumineuse et donnant sur le jardin jusqu’au départ du corps du défunt depuis la chambre mortuaire, le patient et sa famille sont accompagnés au point de vue social et psychologique (en cours d’hospitalisation et lors du suivi de deuil individuel ou en groupe non systématique).
Les patients peuvent avoir recours à une hospitalisation de jour pour :
Un premier contact avec les soins palliatifs, aborder l’arrêt des traitements spécifiques, la poursuite d’un suivi régulier pour un soutien global.
Une réévaluation des symptômes avec adaptations des traitements.
Une évaluation et renfort des aides à domicile pour assurer un maintien dans les meilleures conditions pour le patient et ses proches.
Le séjour se passe sur une demi-journée avec là aussi un aspect pluridisciplinaire (médical, infirmier, sociale, psychologique, kinésithérapeutique etc.).
Le but est d’éviter des hospitalisations itératives, une détresse à domicile avec recours aux services d’accueil des urgences.
En cas d’impossibilité du maintien à domicile (répit de famille, symptôme, altération rapide de l’état général) une hospitalisation directe dans le service est possible.
Prise en charge de la douleur
Les équipes médicales et soignantes sont particulièrement attentives à toutes les manifestations de la douleur, que le patient soit en capacité de l'exprimer ou pas. Les traitements sont réévalués plusieurs fois par jour et réadaptés si nécessaire, et les effets secondaires surveillés et traités. La prise en charge n'est pas uniquement médicamenteuse. Elle peut aussi passer, par exemple, par le biais d'un meilleur positionnement au lit ou en fauteuil, grâce à l'expertise d'un kinésithérapeute.
La vie du service